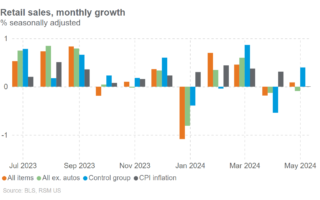
Plus récemment, 23 hôpitaux à accès critique du Dakota du Nord ont créé un réseau cliniquement intégré qui vise à améliorer les soins primaires, les références et la gestion des soins chroniques en participant au programme d’épargne partagée de Medicare. Le réseau prévoit d’investir dans la télésanté, l’amélioration de la qualité et l’infrastructure informatique pour remédier aux disparités en matière de santé dans leurs communautés. Ces types d’investissements sont coûteux et seraient inabordables pour chaque fournisseur. Toutefois, en tant que groupe, ces organisations peuvent partager les coûts, justifier les coûts et chercher à améliorer les résultats en matière de santé et l’accès aux soins dans leurs zones rurales.
En outre, le réseau cliniquement intégré nouvellement formé recevra un financement du Dakota du Nord pour évoluer vers un modèle de soins basé sur la valeur, moins coûteux que le financement par l’émission d’obligations à taux d’intérêt élevés ou par de nombreuses autres sources de capital.
Selon le Fonds du Commonwealth, d’autres exemples de partenariats de soins de santé ruraux comme celui-ci comprenaient en 2013 neuf hôpitaux dans le nord-est du Minnesota et le nord-ouest du Wisconsin, en 2015 10 hôpitaux dans l’est du Colorado et en 2020 26 hôpitaux en Louisiane.
Nous nous attendons à ce que davantage de partenariats se forment alors que des vents contraires tels que des taux d’intérêt plus élevés persistent et que les organismes de soins de santé sont confrontés à ces défis.
Les partenariats peuvent contribuer à réduire les disparités en matière d’accès aux soins primaires
Selon Main Street Health, 18 % des résidents des communautés rurales ont 65 ans et plus, contre 16 % et 14 % respectivement pour les communautés suburbaines et urbaines. Les communautés rurales comptent 75 hospitalisations pour 100 000 habitants, tandis que les communautés suburbaines et urbaines en comptent respectivement 68 et 71 pour 1 000 habitants. Pourtant, il n’y a que 75 médecins de soins primaires pour 100 000 habitants dans les communautés rurales, contre 94 et 118 pour 100 000 habitants dans les communautés suburbaines et urbaines.
Le résultat est que les résidents des zones rurales ont besoin de davantage de soins médicaux et disposent de moins de médecins de premier recours et de spécialistes pour répondre à leurs besoins. Les partenariats peuvent remédier à cette disparité, élargir l’offre de soins pour la population rurale âgée ayant besoin de services tels que des soins d’urgence ou d’autres modalités, et peut-être améliorer la qualité de vie de tous les résidents ruraux.
Les plats à emporter
Même si les partenariats comme celui récemment annoncé dans le Dakota du Nord ne sont pas nouveaux, nous nous attendons à ce que les prestataires les explorent avec une vigueur renouvelée. Les affiliations et les partenariats axés sur la gestion de la chaîne d’approvisionnement, l’adoption de technologies et les modèles de dotation partagée pourraient devenir la norme pour de nombreuses organisations de soins de santé en milieu rural afin d’apporter de la valeur aux communautés qu’elles servent.
Pour plus d’informations sur le secteur des soins de santé, consultez les perspectives de RSM.